
フレイル予防の「3つの柱」とは?食事やストレッチで何歳からでも健康に戻れる理由
介護にまつわるお役立ちコラム

「介護が必要なのに、受けられない人がいる」そんな現実を表す言葉が「介護難民」です。高齢化が進む日本では、介護施設の不足や人手不足、経済的困窮などを背景に、必要な介護サービスを受けられない高齢者が年々増加しています。特に都市部では施設や人材の供給が追いつかず、介護難民の問題が深刻化しつつあります。
本記事では、介護難民の定義や発生の背景、統計データに基づく実態を解説しながら、なぜこの問題が拡大しているのかを分析します。また、国や自治体の対策、家族や個人ができる備え、地方移住の選択肢など、介護難民にならないための具体的な解決策も紹介します。

日本の急速な高齢化の進展により、介護が必要な高齢者が増加する一方で、適切な介護サービスを受けられない「介護難民」が深刻な社会問題となっています。
令和6年10月1日現在、日本の高齢化率は29.3%に達し、65歳以上人口は3,624万人を超えました。このような状況の中で、介護サービスの需要と供給のバランスが崩れ、必要な介護を受けられない高齢者が急増しているのです。
介護難民とは、介護が必要な状態であるにもかかわらず、適切な介護サービスを受けられない人々を指します。具体的には以下のような状況に該当する方々です。
令和5年度時点で要介護又は要支援の認定を受けた人は696.1万人に上りますが、実際に必要な介護サービスを十分に受けられている人との間には大きな差が存在しているのが現状です。
介護難民問題の根本的な背景には、団塊の世代の高齢化による介護需要の急激な増加があります。令和52(2070)年には、2.6人に1人が65歳以上、約4人に1人が75歳以上になると予測されており、介護サービスへの需要はさらに高まることが確実です。
この状況は家族にも深刻な影響を与えています。介護が必要な高齢者を抱える家族は、適切なサービスが受けられないために仕事を辞めざるを得ない介護離職に追い込まれ、経済的困窮に陥るケースが増加しています。
また、高齢者夫婦のみの世帯では、高齢者が高齢者を介護する「老老介護」や、認知症患者同士が支え合う「認認介護」といった困難な状況が生まれています。
65歳以上の一人暮らしの者は男女ともに増加しており、令和2年には男性15.0%、女性22.1%となっています。さらに令和32年には男性26.1%、女性29.3%になると見込まれており、独居高齢者世帯の急激な増加が予測されています。
介護難民となった高齢者は、孤独死のリスクの高まりや医療機関へのアクセス困難といった深刻な問題に直面します。特に75歳以上の後期高齢者においては、認知症の高齢者数が令和4年の443.2万人から令和22年には584.2万人へと大幅に増加することが予測されており、介護難民問題はより一層深刻化することが懸念されています。
参考:国立社会保障・人口問題研究所|日本の世帯数の将来推計(全国推計)(令和 6(2024)年推計)

日本の介護難民問題は、統計データから見ても年々深刻化していることが明らかになっています。要介護・要支援認定者数の急激な増加や特別養護老人ホームの待機者数の推移、さらには2025年問題による影響予測など、具体的な数値が示す現実は厳しいものがあります。
特に都市部では高度成長期に移住した世代の高齢化により、介護難民の集中が顕著になっており、日本創成会議による将来予測も含めて、現状を正確に把握することが重要です。
要介護・要支援認定者数は急激に増加しており、平成24年度の545.7万人から令和4年度には681.4万人へと、わずか10年間で135.7万人も増加しました。この増加率は深刻な介護需要の拡大を示しています。
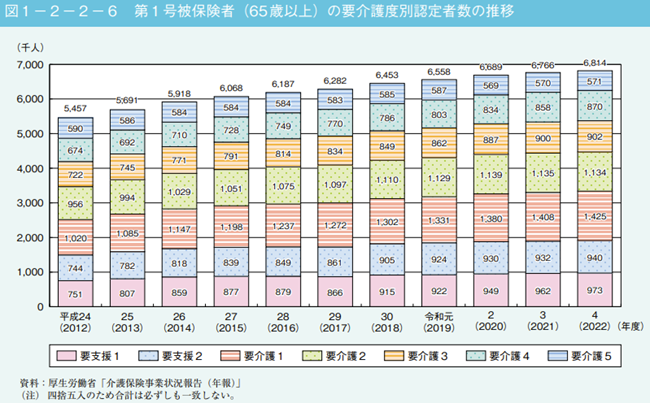
出典:内閣府|令和7年版高齢社会白書 第2節 高齢期の暮らしの動向 2健康・福祉
特別養護老人ホームの待機者問題も深刻で、2019年時点で要介護3~5の方で入所申込をしているものの入所できていない人は29.2万人に達しています。これらの数値は介護サービスの需要と供給のバランスが大きく崩れていることを物語っており、今後さらなる対策が必要な状況です。
参考:厚生労働省|特別養護老人ホームの入所申込者の状況(令和4年度)
2025年問題とは、団塊の世代が75歳以上の後期高齢者となる時期を指し、介護需要が爆発的に増加する社会現象です。この時期には5人に1人が75歳以上になる「超高齢化社会」が到来します。
この変化により、介護難民は43万人に達するという予測が示されています。後期高齢者は要介護認定率が高く、認知症の発症率も急激に上昇するため、介護サービスへの需要は現在よりもはるかに高まることが予想されます。医療と介護の両方を必要とする高齢者が急増し、現在の介護体制では対応しきれない状況が生まれるでしょう。
都市部の介護難民問題は特に深刻で、高度成長期に職を求めて都市部へ移住した世代が高齢化することで、地域的な偏りが生じています。東京周辺では高齢者人口が急激に増加している一方で、介護施設の確保が困難な状況にあります。
都市部特有の問題として、土地価格の高騰により介護施設の建設費用が高額になることや、そもそも建設用地の確保が困難であることが挙げられます。たとえば東京都の介護施設定員一人あたり整備費は2,160万円と、地方と比較して2倍以上の費用がかかっているのが現実です。
日本創成会議は2015年に重要な将来予測を発表し、介護難民問題の解決に向けた地域格差の実態を明らかにしました。この調査では、老人ホームや介護人材の面で受け入れ体制を整えられている地域として、地方の26都道府県41地域が受け入れ可能地域として示されています。
これらの地域が受け入れ可能とされた背景には、都市部と比較して介護施設に余裕があることや、介護サービス費用が安価であること、さらには介護職員の確保が比較的容易であることが挙げられます。北海道函館市や福岡県北九州市などが代表例として挙げられており、地方移住による介護難民問題の解決策が具体的に提示されています。

介護難民が急増している背景には、複数の構造的な問題が絡み合っています。最も深刻なのは介護職員の慢性的な人手不足であり、離職率の高さが問題をさらに悪化させています。
また、高齢者世帯の経済的困窮により必要な介護サービスを受けられないケースも増加しており、さらに地方と都市部の介護格差が介護難民の地域的偏在を生み出しています。これらの原因を詳しく分析することで、介護難民問題の本質を理解し、効果的な対策を検討することができます。
介護現場の人手不足は深刻で、令和5年度時点で介護職員数は約212.6万人となっているものの、2025年には約37.7万人の不足が予測されています。この人材不足の根本原因は離職率の高さにあり、令和5年度の離職率は13.1%となっています。
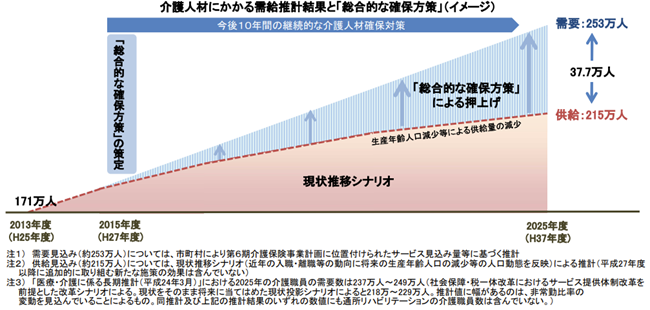
出典:厚生労働省|2025 年に向けた介護人材にかかる需給推計(確定値)について
離職理由の最多は「職場の人間関係に問題があったため」が34.3%を占め、「法人や施設・事業所の理念や運営のあり方に不満があったため」が26.3%と続きます。また、介護職員の平均賃金は月給21万7,753円と他業種と比較して低水準にあることも、人材確保を困難にしている要因となっています。
参考:介護労働安定センター|令和5年度「介護労働実態調査」結果の概要について
多くの高齢者世帯では年金収入だけで生活しており、介護費用の捻出が困難な状況にあります。介護サービスを利用するには自己負担が発生するため、経済的余裕のない高齢者は必要なサービスを受けることができません。
実際に、介護施設からの退去理由として「経済的な理由による負担継続困難」が35.3%を占めており、費用負担の重さが介護継続の大きな障壁となっていることが分かります。年金だけでは介護費用をまかなえず、家族の経済的支援も得られない場合、適切な介護を受けられない介護難民となってしまうのです。
都市部では介護施設の建設用地確保が困難で、介護施設不足が深刻化している一方、地方では将来的に医療介護サービスに余裕が生じてくる地域があるという地域格差が存在します。介護サービス費用についても都市部は地方より高額で、東京圏では地方に比べて年間約800億~900億円の介護費用が割高になっています。
この格差により、都市部の高齢者は地方移住を検討せざるを得ない状況にあります。地方移住は介護費用の軽減と施設確保の両面でメリットがありますが、住み慣れた地域を離れることへの心理的負担や、移住先での医療体制への不安といった課題も存在しています。

介護難民問題の解決には、国や自治体、家族、そして民間サービスが連携した包括的な取り組みが不可欠です。政府は介護職員の処遇改善や外国人人材の受け入れ拡大、介護ロボットの導入促進などの施策を推進しています。
また、家族レベルでは早期からの介護体制整備や在宅サービスの活用、地方移住という選択肢も注目されています。さらに、従来の介護保険制度では対応しきれないニーズに対して、民間の介護保険外サービスの活用も有効な解決策として期待されています。
政府は介護難民問題に対し、多角的な施策を展開しています。人材確保策として、外国人介護職員の在留資格「介護」を追加し、介護福祉士資格取得支援や介護ロボット導入による業務効率化を推進しています。
処遇改善では、介護職員処遇改善加算により月額最大37,000円、特定処遇改善加算により10年以上勤務の介護福祉士には月額8万円の処遇向上を実現しました。また、地域包括ケアシステムの構築により、住み慣れた地域での継続的な支援体制を整備し、地域包括支援センターが介護相談の拠点として機能しています。
家族による介護難民への備えは、早期からの体制整備が重要です。訪問介護やデイサービスなど在宅で利用できる介護サービスを適切に組み合わせることで、施設入居に頼らない介護体制を構築できます。
職場では介護休暇や介護休業制度を活用し、介護離職を避けながら家族介護を継続することが可能です。また、家族内で介護分担を明確にし、一人に負担が集中しないよう注意が必要です。在宅介護では介護うつや高齢者虐待のリスクもあるため、地域の相談窓口や専門機関との連携も欠かせません。
地方移住は介護難民問題の有効な解決策です。地方では都市部と比較して介護施設に余裕があり、介護サービス費用も年間約800億~900億円安くなっています。日本創成会議は、北海道函館市や福岡県北九州市など26都道府県41地域を受け入れ可能地域として発表しました。
移住時の注意点として、移住先の医療施設の充実度確認や地域コミュニティへの参加準備が重要です。住み慣れた地域を離れる心理的負担もあるため、事前の情報収集や移住体験を通じて具体的な生活イメージを持つことが成功の鍵となります。

介護保険制度の限界を補完する民間サービスとして、介護保険外サービス「イチロウ」が注目されています。24時間対応可能で、あらゆるご要望に対してヘルパー手配率96%を実現しており、現在8都市に展開中です。
介護保険サービスとの併用が可能で、当日の急な依頼にも対応できる柔軟性が特徴です。介護保険では制限される家事サポートや通院付き添い、夜間見守りなど、幅広いニーズに対応できるため、介護難民を防ぐ有効な選択肢として期待されています。
介護難民問題が深刻化する中で、個人や家族ができる予防策は数多く存在します。最も重要なのは、介護が必要になる前からの計画的な準備です。早期からの情報収集による介護体制の把握、十分な介護費用の準備と資産形成、そして健康寿命を延ばすための継続的な取り組みが、介護難民になるリスクを大幅に軽減します。
これらの対策は一朝一夕に実現できるものではないため、元気なうちから着実に進めていくことが重要であり、将来の安心した生活につながる投資となります。
介護の情報収集は、介護が必要ではないときからやっておくことがおすすめです。地域の福祉施設、ケアサービス、公的な介護支援サービスなどを、あらかじめ把握しておくことが大切であり、実際に介護が必要になった際にスムーズな対応が可能になります。
家族での話し合いも重要で、どのような介護を受けたいか、誰が介護体制を整えるのかを具体的に決めておくべきです。エンディングノートの活用により、介護に関する希望を文書化し、家族間で共有することで、いざという時の混乱を避けることができます。
将来を見据えた貯金は介護難民を避けるための必須条件です。介護にかけられる資金が少ないと、選べる介護サービスや介護施設の選択肢が狭まってしまうため、早期からの介護費用の備えをしておくことが重要です。
特別養護老人ホームは月額約10万円と安価ですが待機者が多く、介護付き有料老人ホームなどは費用が高額になる傾向があります。リバースモーゲージなどの資産活用方法を検討することで、持家を担保に介護費用を捻出することも可能です。多様な資金調達手段を把握しておくことが、介護費用不足による介護難民化を防ぐ鍵となります。
自身で身体機能のトレーニングを行っていくことに加え、デイサービスやデイケアといった介護サービスも積極的に活用しましょう。「自分の生活はできるだけ自分で行う」という意識を持ち続けることが、介護予防の基本となります。
病気やケガで生活機能の向上が困難な場合でも、リハビリを率先して行い寝たきり状態を避ける前向きな取り組みが重要です。自治体やボランティア団体などが主催する高齢者向けの健康イベントや講座に積極的に参加することで、健康維持と社会参加の両立が図れ、介護難民になるリスクを大幅に軽減できます。
介護難民問題は、日本の高齢化社会における避けられない課題です。団塊の世代の高齢化と介護職員不足により、2025年には43万人の介護難民が発生すると予測される中、個人レベルでの早期準備が重要となります。介護に関する情報収集、費用の準備、健康寿命の延伸に取り組むことで、将来の介護不安を軽減できます。また、地方移住や民間サービスの活用など、多様な選択肢を把握しておくことで、自分らしい介護生活を実現し、介護難民になるリスクを大幅に回避することができるでしょう。
介護難民問題について読者の皆さまからよく寄せられる質問をまとめました。介護難民の定義から具体的な対策まで、わかりやすくお答えします。
介護難民とは、介護が必要な状態であるにもかかわらず、適切な介護サービスを受けられない人々を指します。特別養護老人ホームの入所待機者、在宅介護が困難な高齢者、経済的理由でサービスを利用できない方などが該当します。令和4年度時点で要介護認定者は681.4万人いますが、全員が十分なサービスを受けられているわけではありません。
2025年問題とは、団塊の世代が75歳以上の後期高齢者となる時期を指し、5人に1人が75歳以上になる「超高齢化社会」が到来することです。この変化により介護需要が爆発的に増加し、介護難民は43万人に達すると予測されています。後期高齢者は要介護認定率が高く、認知症の発症率も上昇するため、現在の介護体制では対応が困難になります。
介護現場の人手不足は非常に深刻です。2023の時点で介護職員数は約212.6万人ですが、2025年には約37.7万人の不足が予測されています。離職率は13.1%と高く、主な離職理由は「職場の人間関係」(34.3%)と「運営方針への不満」(26.3%)です。平均賃金も他業種より低く、人材確保が困難な状況です。
都市部と地方では大きな格差があります。都市部では土地価格の高騰により介護施設の建設が困難で、東京都の施設整備費は地方の2倍以上かかります。一方、地方では介護施設に余裕があり、費用も安価です。日本創成会議は北海道函館市や福岡県北九州市など26都道府県41地域を受け入れ可能地域として発表しており、地方移住が解決策の一つとされています。
個人でできる対策は多数あります。まず、健康なうちから介護に関する情報収集を行い、地域の福祉施設やサービスを把握することが重要です。また、介護費用の準備として早期からの貯蓄や資産形成を進めましょう。健康寿命を延ばすため、身体機能のトレーニングやデイサービスの活用、地域の健康イベントへの参加も効果的です。家族での話し合いも欠かせません。